
医療安全管理室
医療安全管理室
2025.08.21 更新
ご挨拶
聖マリアンナ医科大学には「生命の尊厳を重んじ、病める人を癒す、愛ある医療を提供します」という基本理念があり、我々はその基本理念を大切に毎日過ごしております。
聖マリアンナ医科大学病院は特定機能病院に求められる高度な医療を提供するため、病院の基本方針の一つ目として「患者の安全を第一とする医療安全管理体制のもと医療を提供する」としており、当室は高度の医療安全管理体制を構築し、医療安全推進部門・患者相談部門・病院災害対策部門の3つの機能を遺憾無く発揮することを使命としております。
患者さんに安全な医療をお受け頂けるよう、全職員の医療安全文化の醸成、心理的安全性の保たれた職場環境とすることを目指し、質の高い医療安全推進活動を行って参ります。
室長 榎本 武治
業務の案内
医療安全推進、医療安全患者相談
- 各セーフティマネージャーの活動支援
- インシデント・アクシデント報告レポートのデータ収集・分析・管理
- インシデント・アクシデント防止対策の検討および実施に向けた各セクションとの協議活動
- 医療安全マニュアルの定時的な見直し
- 医療安全管理に伴う部門間連携の調整
- 医療現場の巡回とマニュアル遵守状況の把握および指導
- 医療安全に関する、部門・職種を越えた職員間で意見交換できる環境の整備
- 職員対象研修会の企画と運営
- インシデント・アクシデントに関する情報共有のための回報・新聞の作成と配布
- 医療事故発生時の影響を最小限にとどめる為の指導
- 患者相談
- 紛争処理業務
- 院内の危機管理対応
- 警備業務
防災
- 災害対策マニュアルやBCPの整備
- 病院内で実施する災害訓練や災害研修会の企画運営
- 行政機関等が主催する災害訓練への企画参画や参加調整
- 行政機関等による災害対策に関する調査への対応
- DMAT隊員やDPAT隊員の管理(資格維持管理、在籍情報管理等)
- 災害情報システム(Marianna Disaster Information System)の運用
- 災害対策関係者用情報共有ツールの管理
- かわさき災害医療ネットワークに関する業務
- 病院防災部会(災害対策に関する病院内の委員会組織)の運営
- 実災害時の災害対策本部運用
- 実災害時のDMAT・DPAT派遣に対する後方支援業務
以上のような業務を行なっています。
1. 基本的考え方
病院の方針に基づき、医療従事者の個人レベルの対策と病院全体の組織的な対策を推進することによって事故を防止し、患者が安心して安全な医療を受けられる環境を整備することを目標とする。
- 特定機能病院である当院は、高度な医療を提供する機関として、医療の安全と信頼を高めていく責務がある。このため、当院は他の医療施設とは異なり、①高度な医療を提供する、②常に多数の入院・外来患者を診療する、③重篤な患者が多い、④多数の職員が従事するためコミュニケーション不足に陥りやすい等の安全管理上の潜在リスクがあることを認識する。
- 個人および組織として、事故は起こさないという自覚・意識を持つ。
- 「それでも人間はエラーをおかす」という前提に基づいて、個人及び組織的なチェック体制を整備する。
- 患者・関係者に対するインフォームドコンセントの重要性を認識する。患者側との良好なコミュニケーションと信頼関係の構築と保持に努める。
- 事故等が発生した場合は、当事者や当該部署が個々の判断で行動するのではなく、病院として組織的に対応する。
- 報告書は、その報告を理由とした不利益を受けることがない。また、レポートの取り扱いに際しては、患者側と医療提供側双方の当事者の守秘に配慮する。
2. 用語の定義
本指針で使用する主な用語の定義は、以下のとおりとする。
- インシデント(影響度レベル3a以下)
(1) 間違いを未然に防ぐことができ、実施されなかった(レベル0)
(2) 間違いが実施されたが、影響がなかった(レベル1)
(3) 一過性の影響を及ぼしたが、処置や治療は行わなかった(レベル2)
(4) 一過性の影響を及ぼし、簡単な処置や治療を要した(レベル3a)) - アクシデント(影響度レベル3b以上)
(1) 手順等に逸脱があった医療に起因する有害事象
(2) 医療に起因しない有害事象 - 重大アクシデント * 本院限定
レベル3b以上で近いうちにレベル5となることが予測される事例。 - 合併症(影響度レベルは問わない)
手順等に逸脱がない医療に起因する有害事象。 - オカレンス
手術室や内視鏡センターでインシデント、アクシデント、合併症に該当しない医療行為中に起きた、通常の経過を逸脱した事例。 - 職員
当院の業務に従事する医師、看護師、薬剤師、検査技師、事務職員、業務委託先会社等に所属し、また当院の業務に従事している者等も含む。 - 医療安全管理責任者(医療安全担当副院長)
医療安全管理室、医療安全統括会議、医薬品安全管理責任者、医療機器安全管理責任者及び医療放射線安全管理責任者の業務を総括する副院長であり、医療安全統括会議において議長となる。 - 医療安全管理者
当院全体の医療安全管理を担当する医師、薬剤師または看護師をいう。専従・専任として医療安全管理室に所属し、医療安全統括会議およびセーフティマネージメント委員会の構成員となる。 - セーフティマネージャー
医療安全管理に係る所属部署の担当者として実務を担い、所属長とともに医療安全文化を醸成する。 - 医薬品安全管理責任者
医薬品の安全使用のための責任者である。薬剤部長がその任にあたる。医療安全統括会議およびセーフティマネージメント委員会の構成員、未承認新規医薬品・医療機器等評価担当部門の構成員となる。 - 医療機器安全管理責任者
医療機器の安全使用のため、保守点検、職員教育を担う。臨床工学技術部技師長がその任にあたる。医療安全統括会議およびセーフティマネージメント委員会の構成員、医療機器安全管理委員会委員長、未承認新規医薬品・医療機器等評価担当部門の構成員となる。 - 未承認新規医薬品等
大学病院で使用したことのない医薬品又は高度管理医療機器であって、「医薬品、医療機器の品質、有効性及び安全性の確保等に関する法律」昭和35年法律第145号(以下「法」)に基づく承認又は認証を受けていないものをいう。 - 適応外使用医薬品等
本邦で医薬品又は医療機器として発売されているが、当該適応のない医薬品及び医療機器をいう。 - 禁忌医薬品等
添付文書上で禁忌に該当する医薬品及び医療機器をいう。 - 既承認新規医療機器
大学病院で使用したことのない高度管理医療機器であって、法に基づく承認又は認証を受けているものをいう。 - 医療放射線安全管理責任者
診療用放射線の安全で有効な利用のため、研修の実施、診療用放射線の被ばく線量管理を担う。放射線診断・IVR科部長がその任にあたる。医療安全統括会議の構成員、放射線安全管理担当部門の構成員となる。 - 医療行為等の説明に関する統括責任者
統括責任者は、医療行為等の説明が適切かつ円滑に遂行されるよう運用管理を行う。統括責任者は医療安全管理責任者がその任にあたる。
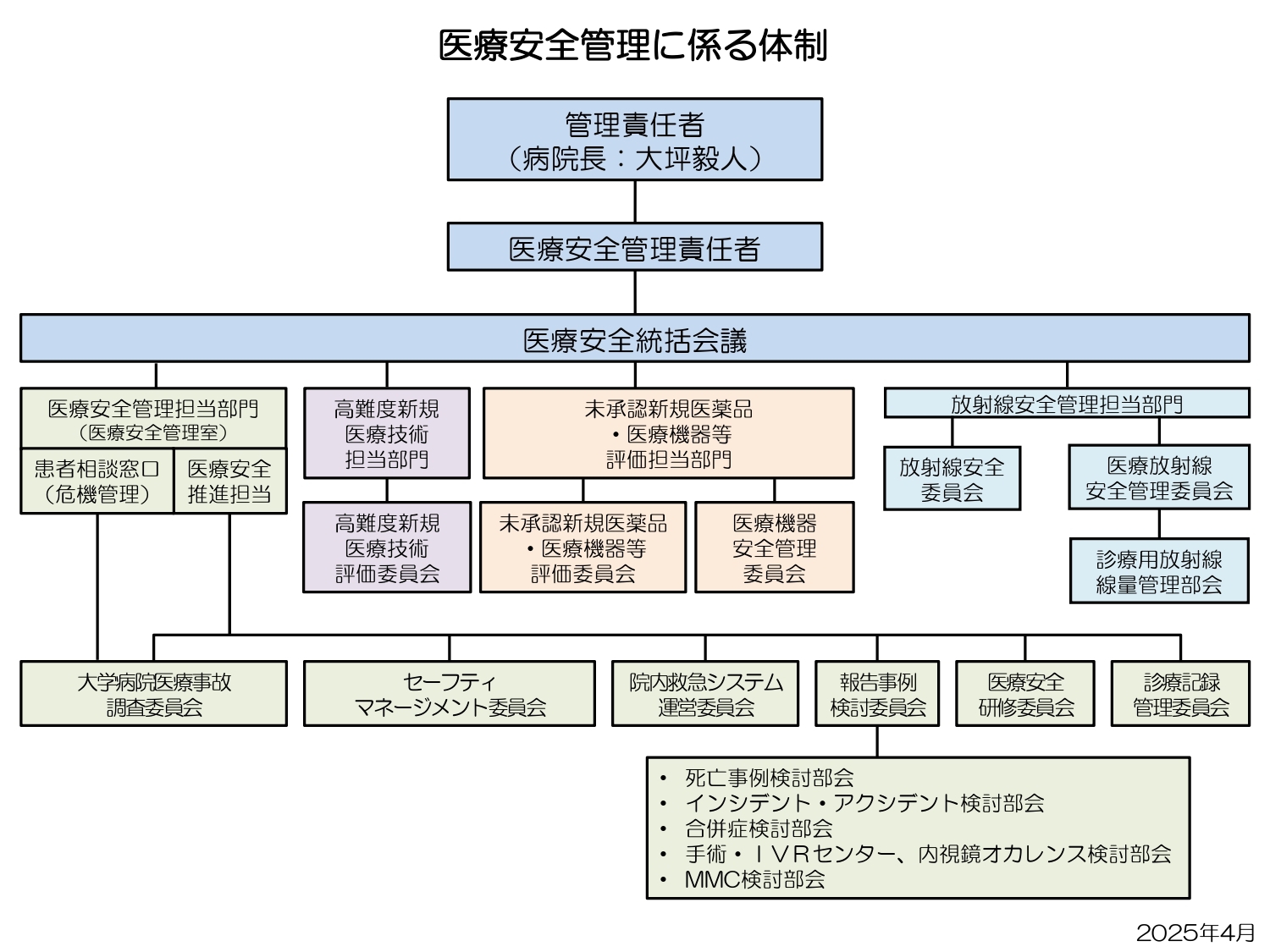
3. 委員会、体制(「医療安全管理に係る体制」参照)
- 医療安全統括会議
安全管理体制の確保および推進のため、各部門の責任者等と医療安全管理者、感染制御部長、医薬品安全管理責任者及び医療機器安全管理責任者により構成し、主に安全管理に係る基本方針について審議し決定する。月1回の定例開催の他、必要に応じて臨時に開催する。 - 医療安全管理部門
医療安全統括会議で決定された方針に基づいて、組織横断的に安全管理の中枢を担う病院長直属の組織。専従の医師、薬剤師及び看護師が所属する。医療安全管理者を配置する。 - 高難度新規医療技術担当部門
死亡する可能性のある手術・手技で、当院で初めて行うもの、あるいは施行医が異動となった場合に、安全に手術・手技が実施できるよう管理する部門。 - 高難度新規医療技術評価委員会
高難度新規医療技術担当部門に申請のあった新規高難度手術・手技に対し、安全に実施できる準備状況であるかの確認を行う。特に、関係学会等よりガイドライン等の示されている時は、これを参考とする。 - 未承認新規医薬品・医療機器等評価担当部門
未承認新規医薬品・医療機器、適応外使用医薬品等及び禁忌医薬品等の使用条件を定め、使用の適否を審議する部門である - 未承認新規医薬品・医療機器等評価委員会
未承認新規医薬品・医療機器等評価担当部門の要請に応じ、未承認新規医薬品等を用いた医療の提供に関する倫理的・科学的妥当性および適切な使用の可否並びに使用条件を審議するための委員会である。 - 医療機器安全管理委員会
医療機器の安全管理や使用のため、医療機器の保守点検や医療機器の安全使用に関した審議を行う。月1回の定例開催を行う。 - 放射線安全管理担当部門
放射線に関係する安全、教育、対応、管理を行う部門。 - 放射線安全委員会
放射線装置及び放射線同位元素等の取り扱い及び管理に関する事項を定め、放射線障害の発生を防止し、公共の安全を確保する委員会である。必要に応じて臨時に開催する。 - 医療放射線安全管理委員会
診療用放射線による医療被ばくに係わる安全管理、教育、対応を行う委員会である。年2回の定例開催の他、必要に応じて臨時に開催する。 - セーフティマネージメント委員会
各部署のセーフティマネージャー等が参加し、安全管理に係る審議と周知を行う。月1回の定例開催の他、必要に応じて臨時に開催する - 院内救急システム運営委員会
院内急変の内容精査、指導及び教育、データ集計及び分析、広報等について審議する。 - 報告事例検討委員会
死亡・合併症・レベル3b以上のアクシデント事例について、全例検証する。疑義があった場合はMorbidity & Mortality Conference※(以下、MMC)の開催を依頼する。 - 医療安全研修委員会
医療安全管理、感染、医薬品、医療機器、医療放射線の基本的考え方や事故防止の具体的な手法等を全職員に周知徹底することを通して、安全意識の向上を図るとともに病院全体の安全性を向上させることを目的として、職員研修会を企画・運営する。 - 診療記録管理委員会
診療記録の取扱い及び管理に関する必要事項を定め、診療情報の適正な保存及び利用を目的として、審議・検討を行う委員会である。 - 医療事故調査委員会
重大医療事故発生時等に、病院長が必要と認めたときに設置するもので、委員長および委員はその都度病院長が委嘱する。事実経過を調査し、これに基づいて原因究明を行うとともに改善策を検討し、これらの経過および結果を病院長に報告する。
Morbidity & Mortality Conference(MMC)
何らかの事象が発生したときに、何が起きたか、なぜ起きたか、どのようにすべきであったか(どのような改善ができるか)という視点のもとに、院内の各部署が横断的に、医療の質、システムの改善を目的に行うカンファレンス。個人の責任を追及するのではない。MMCの実施に際しては、当該部署の診療部長・所属長および多くの職員の参加が必須であり、関連部署の他職種、医療安全管理室の参加も必要とする。
4. 職員研修
- 安全管理のための基本的考え方および具体的方策を職員に周知徹底する。これにより、個々の職員の医療安全に対する意識、安全に業務を遂行するための知識・技能やチームの一員としての意識の向上等を図るために実施する。
- 全職員は医療法に基づき、全体研修の年2回以上の参加が義務付けられている。この他、必要に応じて開催する
5. 事故報告等の医療に係る安全の確保を目的とした改善のための方策
- インシデント・アクシデント・合併症報告書
(1) インシデント・アクシデント・合併症が発生した場合は、速やかに医療安全レポートシステムに必要事項を入力し、報告する。アクシデント、3b以上の合併症が発生した場合は、直接医療安全管理室に報告する。事例の収集・分析は医療安全管理室が行う。
(2)部署のインシデント・アクシデント・合併症については、セーフティマネージャーが管理し、必要時、再発防止策を検討・立案・実施・評価する。
(3)報告事例検討委員会で、アクシデント、3b以上の合併症や共有が必要なインシデント事例の共有を行い、再発防止策等について審議する。また、MMC開催依頼、MMC検討結果、医療安全ニュース(至急回報)の配信、ワーキンググループで検討が必要な事例や日本医療機能評価機構等への報告に関して等を検討する。
(4)インシデント・アクシデント・合併症の判断および影響度については、報告事例検討委員会での審議結果を基に医療安全統括会議で最終決定する。
(5)医療安全管理室内会議で、セーフティマネージメント委員会で情報共有が必要な事例について検討する。
(6)ワーキンググループで審議した予防策や再発防止策は、医療安全統括会議で最終審議し、セーフティマネージメント委員会で周知する。
(7)医療安全管理室は、予防策や再発防止策の実施状況を定期的に調査・評価し、必要に応じた見直しを定期的に行う。 - オカレンス
インシデント、アクシデント、合併症に該当しない医療行為中に起きた、通常の経過を逸脱した事例において、透明性を高めるために報告する。 - 院内(外)死亡報告書
入院・外来診療中の死亡および退院後(又は離院後)24時間以内の全死亡例について、当該部署の所属長を経て医療安全管理室に提出する。また、必要に応じてMMCを実施し、審議結果を医療安全管理室に報告する。 - 手術・手技後死亡事例報告書
手術・手技に関連した死亡について、当該診療部長を経て医療安全管理室に報告する。
6. インシデント・アクシデント・合併症の診療記録記載
発生したインシデント・アクシデント・合併症の内容を診療記録に記載する。
-
7. 重大アクシデント等発生時の対応
- 医療安全マニュアル「4 重大アクシデント発生時の対応、重大アクシデント発生時のチェックリスト」に沿って対応する。
8. 医療事故調査制度支援センターへの報告
- 主治医(担当医)は、予期せぬ死亡時は速やかに診療部長へ報告し、診療科の見解を検討し、医療安全管理室長(休日・夜間帯は院長代行)へ速やかに報告を行う。
- 医療安全管理室長は状況確認を行い、診療科に指示する。必要時、臨時医療安全統括会議で審議する。
- 臨時医療安全統括会議で審議後、病院長が医療に起因する予期せぬ死亡と判断した場合は、医療事故調査・支援センターへ報告する。
9. 患者からの相談への対応
- 患者が安心して安全な医療を受けられる環境を整え、患者ならびにその家族等からの相談や苦情に速やかに適切に応じるため、医療安全管理室に患者相談担当者をおいて患者相談業務を行う。
- 患者相談業務は患者サービスの向上、医療の安全確保を目的に患者等からの苦情や相談ならびにそれらに係わる情報を、当該診療科または当該部署と連絡をとり速やかに対応する。
- 患者相談窓口の業務内容は、活動の趣旨および設置場所、対応時間等について、病院受付、病棟掲示板等における掲示や入院時の「入院のしおり」、病院ホームページ等を通じ、患者家族等に幅広く案内するよう努める。
- 患者相談窓口の職員は、患者ならびに家族から相談されて知り得た秘密を厳守し、不利益が生じないよう配慮する。
10. 指針の閲覧および医療従事者と患者との情報共有
- 医療を提供するにあたり、職員は患者・家族と情報を共有するよう努める。また、患者等からの本指針の閲覧の求めがあった場合には、速やかにこれに応じる。
11. マニュアルの整備
- 各部署に冊子体として配備する。また、電子カルテ端末で閲覧できるとともに、marianna-netへ掲載する。
- 本指針およびマニュアルを要約し、携帯版にまとめて職員個々に配布する。
- 改訂は、1回/年の定期的点検時と必要が生じた時点で、医療安全管理室の管理のもとに行う。
12. 指針の改訂
本指針の改訂は、医療安全統括会議において行う。
策定 2000年4月1日
改訂 2024年4月1日
医療安全管理に係る体制
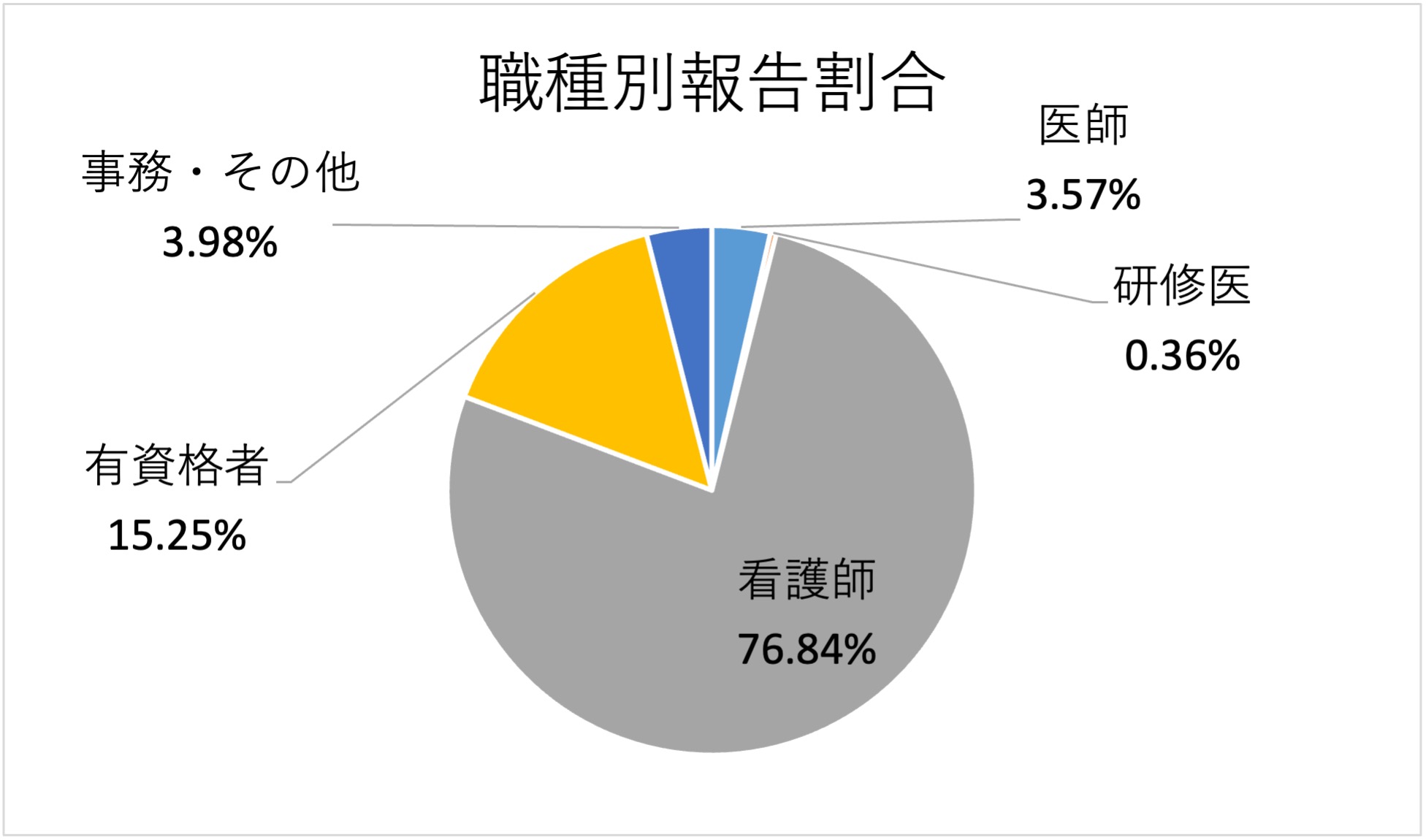
主な報告内容
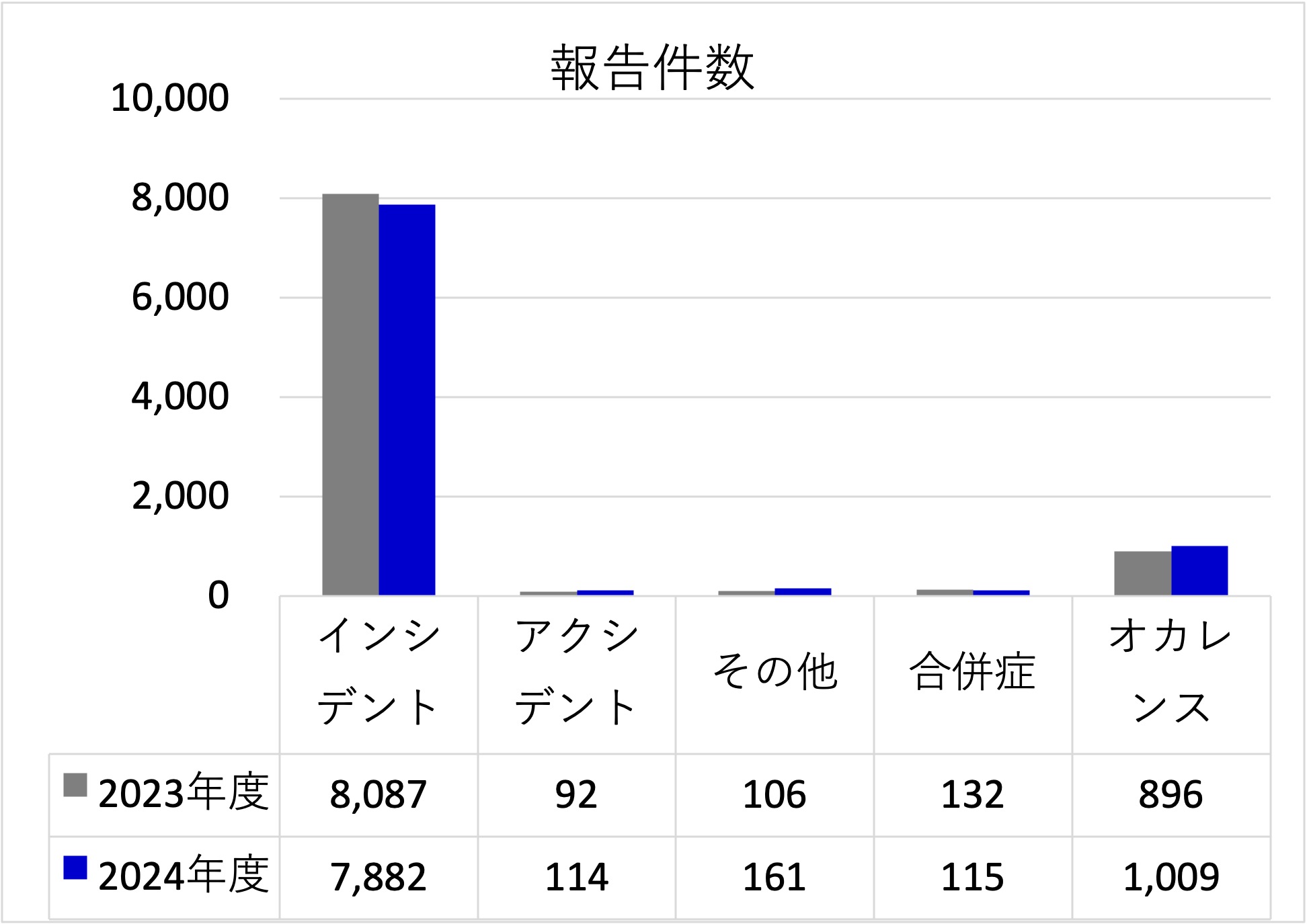
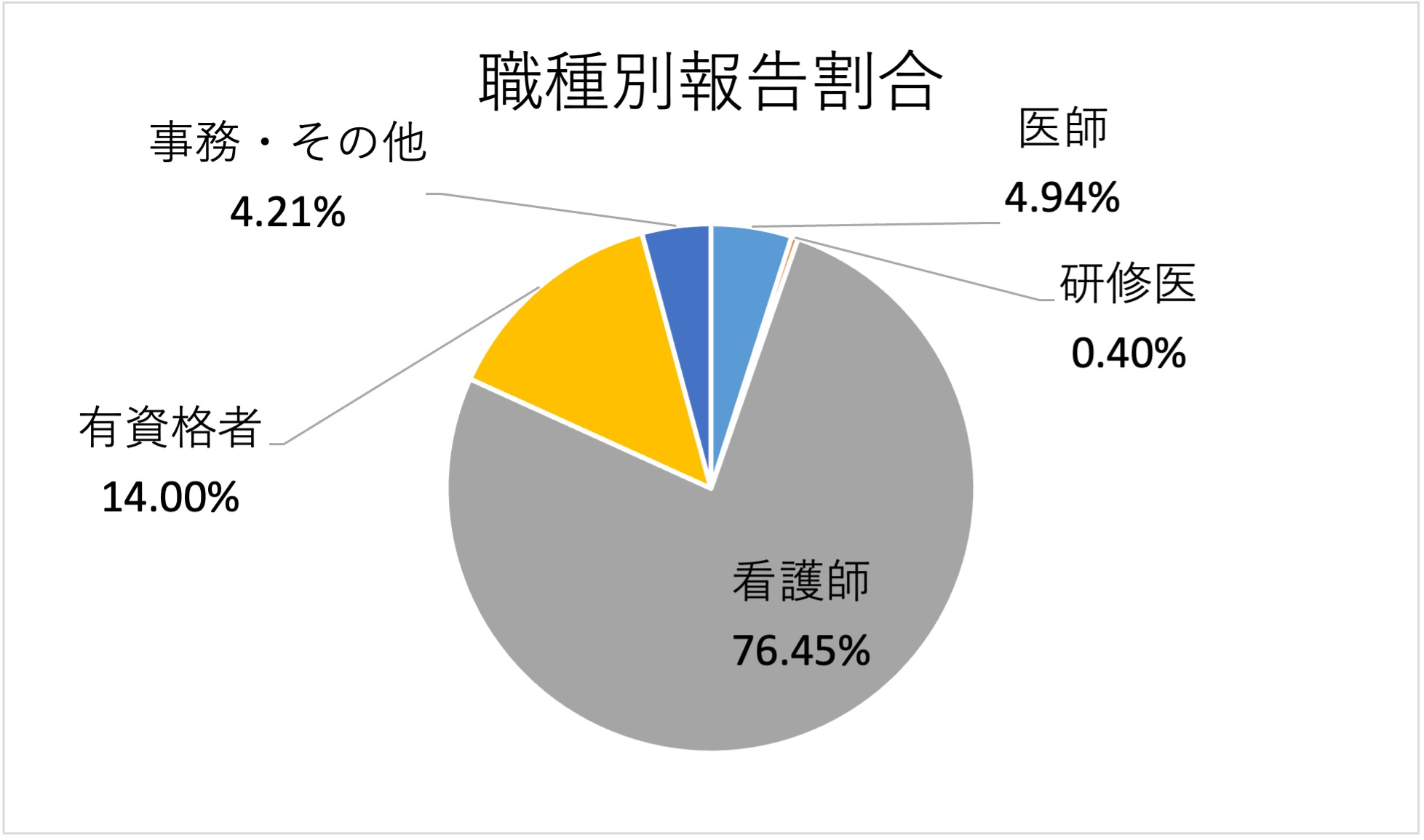
2024年度
年間報告件数 9,281件
(報告件数は、インシデント・アクシデント・合併症・オカレンスを含めた報告件数)
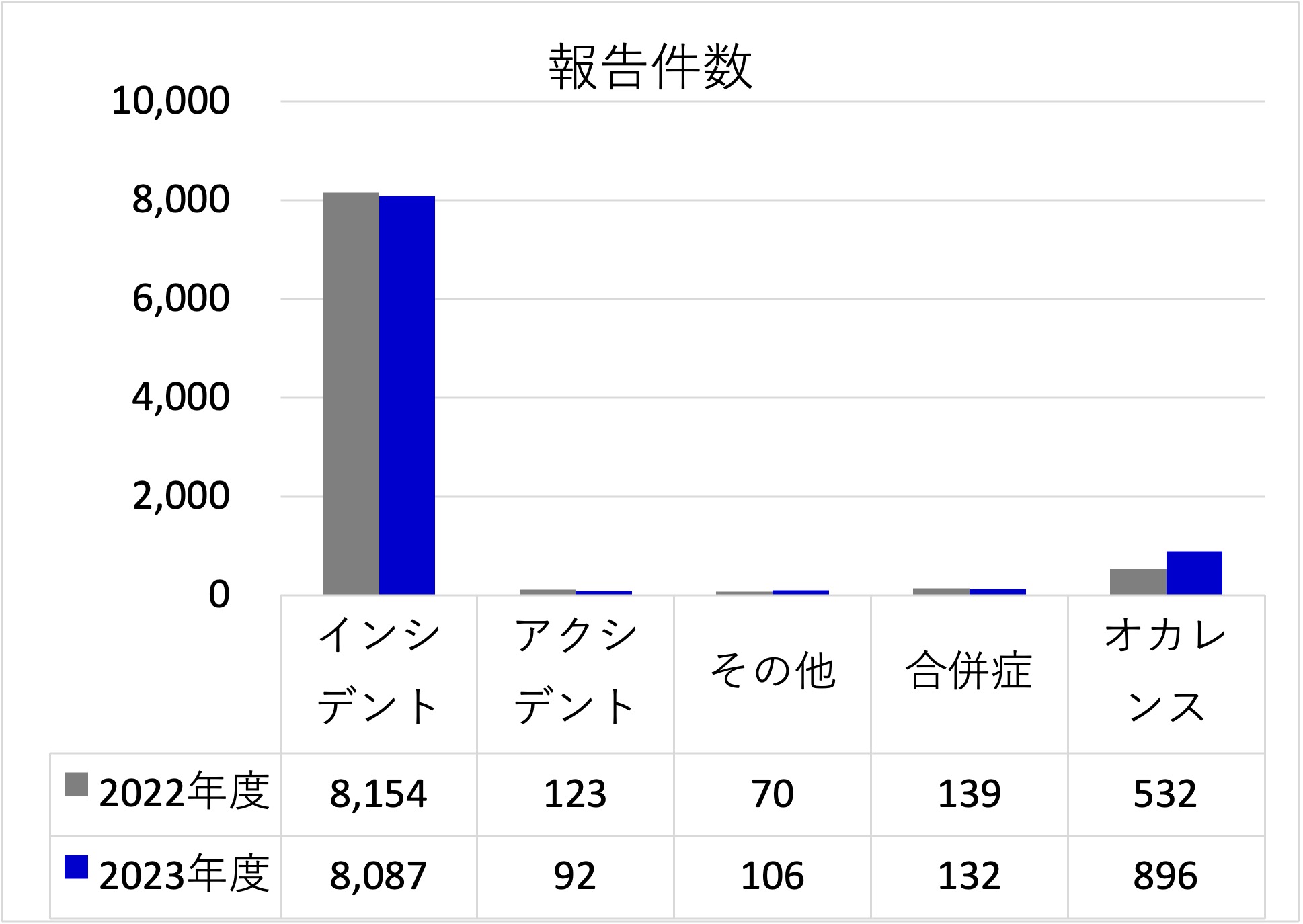
2023年度
年間報告件数 9,313件
(報告件数は、インシデント・アクシデント・合併症・オカレンスを含めた報告件数)
診療科・部門のご案内
-
診療科
-
部門
-
センター
- 救命救急センター
- 夜間急患センター
- リハビリテーションセンター
- 健康診断センター
- 総合周産期母子医療センター
- 生殖医療センター
- 精神療法・ストレスケアセンター
- 腎臓病センター
- 腫瘍センター
- 内視鏡センター
- 超音波センター
- 画像センター
- 放射線治療センター
- 輸血・細胞治療センター
- 臨床検査センター
- 手術・IVRセンター
- 集中治療センター
- 中央器材室
認知症(老年精神疾患)治療研究センター
- 統合失調症治療センター
- 呼吸器病センター
- ハートセンター
- 心不全センター
- ハイブリッド心臓大動脈治療センター
- 脳卒中センター
- パーキンソン病治療センター
- 肝疾患医療センター
- 脊椎センター
- 人工関節センター
- こどもセンター
- 内分泌疾患センター
- ゲノム医療推進センター
- 遺伝診療部
- がんゲノム診療部
- 緩和ケアセンター
- 感染症センター
- 糖尿病センター
- てんかんセンター
- 胆道・膵臓病センター
- リウマチ・膠原病生涯治療センター
- 神経内分泌腫瘍センター
- こどものこころセンター
