Academic Achievements

掲載日:2020年1月14日
腹腔鏡下子宮悪性腫瘍手術について
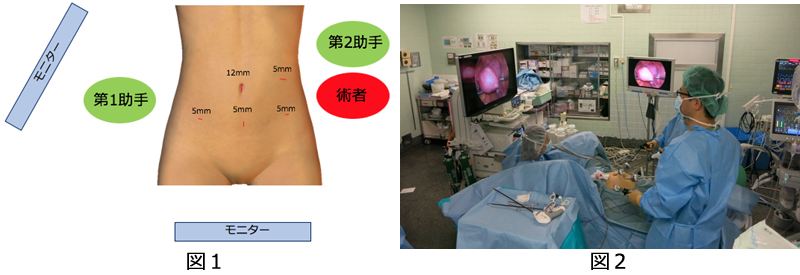
開腹の手術では主に臍部から恥骨まで10~15cmの切開にて手術が行われてきました。術後の強い痛みや腹腔内の癒着が生じ、日常生活を普通に過ごせるまで時間がかかりました。美容面においても傷が大きいことは女性にとってデメリットとなります。それに対し腹腔鏡手術では、お腹に4-6箇所の穴をあけてトロッカーといわれる筒状の器具を挿入します。そこから内視鏡を入れてお腹の中を観察し、モニターで映像をみながら鉗子という手術用の器具を使って手術をします(図1, 2)。
腹腔鏡手術の利点は、痛みが少なく美容的であること、出血量が少ないこと、術後合併症が少ないこと(子宮体がん)、入院期間が短いこと、よく見えるので繊細な手術ができることが挙げられます。欠点は開腹手術と比較し、時間が長いこと、特有の合併症があることが挙げられます。
腹腔鏡手術の注意点として進行癌の場合、子宮が大きく細切しないといけない場合、長時間の骨盤高位が難しい場合などは腹腔鏡手術の適応がないことがあります。また、従来行われてきた開腹手術を選択することもできます。
当院の特色としては、婦人科腫瘍専門医と腹腔鏡技術認定医の両方の保持者が手術を担当しております。
1.子宮体がん
腹腔鏡子宮悪性腫瘍手術は2014年4月保険収載され、本学で開始となりました。
現在日本で行われている腹腔鏡手術は、IA期再発低リスク群に対する保険診療(子宮全摘・両側付属器切除・骨盤リンパ節郭清)(図3)とI-II期再発中・高リスクに対する先進医療(傍大動脈リンパ節郭清術を含むステージング手術)(図4)となります。
先進医療とは、高度な医療技術を用いた治療のうち、厚生労働大臣から承認を受けたものを指しています。先進医療は保険診療外の医療行為に該当し、保険の適用にならないため、それを受けた場合の費用は全額自己負担(約70万)となります。
※ 本動画は実際の手術動画となっており、医療者向けコンテンツとなります。
※ 一般の方は手術動画であることをご留意し、閲覧には十分注意してください。
2.子宮頸がん
2018年4月から保険収載され、本学で開始となりました(図5)。子宮頸がんIA2、IB1、IIA1期に対して腹腔鏡下広汎子宮全摘出術を施行しています。術前に再発高リスク因子を疑う所見がないこと、腫瘍径が小さいこと、摘出子宮の体外回収が可能なこと、長時間の気腹および骨盤高位が許容されるなど一定の条件をクリアした方が対象となります。
開腹手術と比べて、術中出血量や術後合併症が少なく入院期間が短いことが利点として挙げられます。

※ 一般の方は手術動画であることをご留意し、閲覧には十分注意してください。
最後になりますが、腹腔鏡手術導入で一番大切なことは癌治療として、開腹手術と変らない安心・安全な治療を受けられるようにすることです。そして元気に退院し、早期の社会復帰、家庭復帰へのお手伝いができましたら非常に嬉しいと思います。患者さん、ご家族やいろいろな皆様に役立つことができれば幸いです。